Ciclo vital de la
ameba histolítica
CICLO
VITAL DE LA AMEBA HISTOLYTICA
Cada
forma en la evolución del parásito es importante y
básicamente pasa por los siguientes ciclos:
a)
trofozoito,
b)
prequiste,
c)
quiste
d)
metaquiste.
a. El
Trofozoito
Tiene
entre 20 y 60 micras de diámetro y es la forma como
suele encontrarse el parásito en pacientes con cuadros
disentéricos graves. Es una célula cuyo endoplasma
(parte interna) se presenta viscosa, de aspecto
granuloso, con formaciones celulares normales, además de
restos de eritrocitos que han sido engullidos. El
ectoplasma (parte externa) es el segmento de la célula
que posee una membrana delgada, transparente y
delineada.
Aunque la forma de las amebas puede ser diversa,
generalmente se la encuentra con pseudópodos emitidos
desde la célula y que le sirven para realizar
movimientos y trasladarse de un sitio a otro. Esta
peculiaridad le da una imagen característica vista al
microscopio electrónico (Figura N°1). La ameba tiene dos
formas el quiste y el trofozoito de aspecto vegetante,
irregular o ameboide.
Figura N° 1: Trofozoito de ameba histolytica visto al
microscopio electrónico
El
trofozoito esta compuesto por un núcleo que mide de
cuatro a seis micras, en cuyo interior se aprecia el
endoma central con cromatina nuclear. Posee un aparato
de Golgi elemental, aunque carece de mitocondrias y
ribosomas rudimentarios, polirribosomas con un retículo
endoplasmático. Ocasionalmente se encuentran vacuolas
con restos de glóbulos rojos, en especial cuando el
paciente ha presentado una disentería amebiana.
Contrariamente a lo que se cree, las amebas no sólo se
alimentan de glóbulos rojos. Por esto no existen
complicaciones más severas a pesar de lo extendida que
se encuentra la parasitosis en todo el mundo. En
ocasiones dentro de las vacuolas se pueden observar
restos de bacterias que han sido ingeridas y que tampoco
son el alimento esencial de las amebas. Es prudente
anotar la gran flexibilidad que tienen estos
microorganismos para subsistir. Pueden alimentarse solo
del moco normal del intestino grueso sin causar daños,
sirviéndose además de ciertas bacterias entéricas o
intestinales para reducir el oxígeno y desarrollarse en
mejores condiciones anaeróbicas o en concentraciones de
oxígeno limitado o bajo. Además, por la simbiosis que
tienen con otras bacterias, reducen el pH y condicionan
mejor su ambiente. Una vez que estas necesidades se han
cumplido, las amebas ya no precisan las bacterias de las
que han recibido ayuda metabólica y pueden luego
servirse de ellas para su subsistencia. El intestino
grueso de un paciente puede verse invadido por amebas y
también por bacterias y esto es lo que generalmente
ocurre. Esta infección mixta provoca cuadros de diarreas
con gastroenteritis. En el capítulo correspondiente se
explica como la terapéutica se dirige a eliminar las dos
formas de microorganismos.
El
trofozoito puede penetrar a través de la mucosa del
colon. Inicialmente se desarrolla y multiplica en sus
criptas donde crecen las formas jóvenes hasta madurar.
Luego por mecanismos de aumento de la •tgresividad del
parásito y por falla en las defensas del huésped, se
rompe ese equilibrio. El parásito alcanza la
microcirculación y se forma la ulceración. Esta crece en
profundidad y en extensión, se infecta con otras
bacterias y la enfermedad se presenta.
La
detección del trofozoito de la ameba histolytica en un
examen de heces equivale a decir que en ese organismo
hay actividad amebiana pues
es la forma invasora de tejidos. Este tipo de amebas se
llaman
histolyticas
porque producen lisis o destrucción de los tejidos.
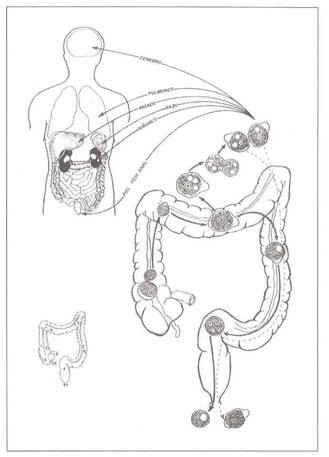
Figura N° 2: Organos extraintestinales que pueden verse
afectados por la acción
de la entamoeba histolytica.
La
ameba puede expandirse por vecindad a otros tejidos u
órganos. Lo puede hacer incluso aprovechando el torrente
sanguíneo hasta alcanzar el hígado, pulmones, cerebro o
el bazo (Figura N° 2). Las complicaciones en estos casos
son importantes de acuerdo: a) al grado de infección, b)
al sitio que hayan invadido y c) a lo extenso del daño
que se ha presentado. Por expansión pueden infestar
otros sectores del mismo intestino grueso, incluso
llegar hasta el íleon terminal, alcanzar por vecindad la
piel perianal, invadir la vulva, la vagina y formar
ulceraciones hasta en el cuello uterino. Se pueden
extender desde el hígado hacia el pulmón, de forma que
un absceso hepático puede evolucionar a un absceso
pulmonar. Desde el hígado pueden alcanzar por
continuidad la piel y causar lisis a este nivel. (ver
Figura 27, página 74) Las siembras en cara, piel o
párpados pueden darse aunque con menos frecuencia y son
debidas al rascado y siembra directa del parásito. (ver
Figura 30, página 80)
b.
Los Prequistes
Se
forman cuando las condiciones de vida del trofozoito
están cambiando y se hacen desfavorables. Habíamos
mencionado que los trofozoitos se encuentran
generalmente en las heces de una persona que sufre
colitis amebiana. Pues bien, cuando las deposiciones son
normales o secas, no suele producirse la expulsión
masiva del trofozoito puesto que en estas condiciones
estos se "secan y enquistan". Es decir que la membrana o
ectoplasma se hacen mas gruesos, lo que le sirve como
una forma de defensa natural. En estas condiciones
acumula glucógeno que es una forma de azúcar útil para
auto abastecerse durante algún tiempo. El parásito
empieza a inmovilizarse y se desprende de todo el
material que no ha podido digerir, adquiere una forma
más pequeña de aspecto redondeado u ovalado con la
característica fundamental de mantener la presencia de
un núcleo en su interior. También mantiene el glucógeno
dentro de la vacuola tal como lo hacía anteriormente. En
esta etapa dentro del prequiste se producen cambios de
gran importancia para la supervivencia de la especie. La
actividad celular se distingue por cuanto el núcleo
(originalmente uno) se divide en dos, luego en cuatro
que es lo más común y excepcionalmente hasta en ocho.
Estos, aún siendo muy pequeños, mantienen todas las
características del trofozoito maduro.
c.
Los Quistes
Son
los primarios pre-quistes o también llamados quistes
inmaduros que cumplen con todas estas características y
son formaciones en cuyo interior se han presentado los
siguientes cambios : 1) del único núcleo celular del pre-quiste
se han formado generalmente cuatro pequeños núcleos que
tienen las mismas características que el originario, 2)
el glucógeno que se encontraba dentro de una vacuola ha
desaparecido o mas bien se ha consumido en los procesos
metabólicos generados en el interior de la célula, 3)
las barras cromatoidales en el quiste se hacen poco
visibles y mas bien han desaparecido. En los exámenes de
heces generalmente se observan estos quistes maduros con
los núcleos en su interior. Es la nueva célula que
posteriormente se activa.
d.
Los Metaquistes
No
son sino trofozoitos que se han formado dentro del
huésped, que ha sido primariamente infectado por los
quistes. Se trata de la forma más joven del trofozoíto
que ha alcanzado el intestino grueso, donde habita con
mayor soltura.
Debemos señalar que el trofozoíto no se enquista cuando
está invadiendo los tejidos. Solo lo hace cuando se
encuentra localizado en la luz intestinal o cuando las
condiciones para su supervivencia se hacen
desfavorables. En estas condiciones se defiende
enquistándose, es decir, protegiéndose.
Habitualmente el trofozoito joven, incluso dentro de la
luz intestinal y siempre que las condiciones de su medio
ambiente no hayan cambiado, se reproduce por división
binaria simple, conservando las características de la
célula original en cada una de sus partes. Hablamos
entonces de que la ameba tiene dos formas de
reproducirse; hecho importante al momento de realizar el
diagnóstico y elegir el tratamiento. Los trofozoitos
casi no se encuentran en heces sólidas, pero sí, en
muestras de heces blandas o diarreicas y más aún en
lesiones ulcerosas de la mucosa colónica. Ya sabemos que
el trofozoíto puede ingresar al interior del intestino
grueso aprovechándose incluso de las bacterias que
habitan en él. Una vez allí suele alimentarse de los
glóbulos rojos, primero de vasos terminales y conforme
va invadiendo la mucosa, alcanzando vasos de mayor
calibre. Ello supone que la lesión ulcerosa se hace cada
vez mayor hasta adoptar la forma de "botón de camisa",
caracterizada por ser una lesión redondeada de bordes
gruesos, en cuyo interior se encuentra una zona
amarillenta que no es otra cosa que un área necrótica de
tejido que esta siendo destruido por el parásito.
(Figura N" 3)
Figura N° 3: Ulceraciones amebianas sangrantes
Autor:
Autor:
|
Dr.
MORALES CATTANI ROGELIO -
Coloproctólogo Guayaquil
Clínica Kennedy Alborada, Consultorio 219
Teléfonos: (5934)
2230581
Guayaquil, Ecuador.
  |