|
Dr. Jorge Mancheno Heinert
Uno de los más importantes
logros que los seres vivientes han alcanzado durante el proceso evolutivo,
es el desarrollo de una cubierta externa lo suficientemente capacitada para
garantizar la estabilidad del medio interno.
Esta, en los vertebrados
toma el nombre de piel y aunque constituye el principal vehículo de la
comunicación biológica y social con el mundo exterior, es por excelencia un
órgano frontera y como tal su función primordial es la de protección, por lo
que para tal fin, esta compleja estructura tisular de forma laminar recubre
la totalidad de la superficie corporal, empatando sin solución alguna de
continuidad con el revestimiento mucoso de los orificios naturales.
|
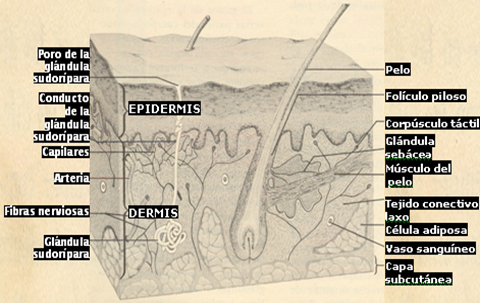 |
|
Fig.1. Diagrama de un corte microscópico de la piel. |

En los mamíferos en general y
en la especie humana en particular (aunque bastante modificada) ella, al igual
que el resto de los órganos corporales, está conformada tanto por un parénquima
de carácter epitelial como por un estroma de tipo fibroso, llamados epidermis y
dermis respectivamente los que, conjuntamente con otras micro o macro
estructuras denominadas anexos cutáneos (pelos, uñas, glándulas sudoríparas y
sebáceas), constituyen un conjunto morfofuncional altamente especializado y
eficaz que, por los 1,82m2 de extensión, 4.200gms de peso y 4.000 cm3 de volumen
que posee, es sin duda uno de los principales constituyentes estructurales del
organismo.


EPIDERMIS
Comprende células
queratinizantes y no queratinizantes.
CELULAS
EPIDERMICAS QUERATINIZANTES
La epidermis (el
compartimiento cutáneo más externo) está constituída en su mayoría por un
epitelio poliestratificado queratinizante que, emite numerosas prolongaciones
digitiformes hacia la dermis subyacente llamadas crestas, lo que le otorga al
conjunto un aspecto de dientes de sierra y cuyas células constituyentes llamadas
queratinocitos (unidas entre si por estructuras especializadas de su membrana
plasmática llamadas desmosomas y poseedoras de un citoesqueleto bien
desarrollado), se disponen en hileras sucesivas, conformando varios estratos ó
capas muy bien diferenciadas de acuerdo a las características morfológicas que
ellas presenten y denominadas; basal espinosa, granulosa y cornea.
La capa basal o germinativa
(la más profunda de ellas), tiene una sola hilera de células cilíndricas o
rectangulares de orientación vertical, asentadas en la juntura dermoepidérmica y
hacia la cual emiten diminutas prolongaciones digitiformes repletas de
hemidesmosomas para, asegurar así una mayor fijación.
En su citoplasma, aparte de
las organelas subcelulares habituales, se destacan abundantes gránulos de
Melanina de disposición supranuclear y un núcleo grande y muy basófilo, clara
evidencia de su capacidad mitótica. Actividad esta, que es cumplida por ellas
cada 9 o 10 días, luego de lo cual las células resultantes comienzan su
migración hacia la superficie, desplazándose a través de las diferentes capas en
un viaje que llevará 4 a 6 semanas para lograrse y durante el cual, sufrirán
profundas modificaciones morfofuncionales cuanto cualitativas.
Inmediatamente suprayacentes,
múltiples células poligonales de mayor tamaño y con abundantes desmosomas,
tonofilamentos y algunos gránulos lamelares en su membrana y citoplasma
respectivamente, dispuestos en 5 a 10 hileras, constituyen la capa espinosa, así
llamada por el aspecto semejante a espinas que ofrecían a los primeros
microscopistas de la piel los ya citados desmosomas.
Abundantes gránulos
citoplasmáticos de queratohialina, muy basófilos, de forma y tamaño variable,
verdaderos reservorios de proteínas estructurales y enzimáticas, copartícipes
de la queratinización y numerosos gránulos lamelares, fundamento de la
barrerogenesis lipídica, son las características fundamentales de las 2 ó 3
hileras de células poligonales y algo aplanadas que constituyen la capa
granulosa.
Entre 10 y 40 hileras de
células anucleadas, aplanadas y de gran tamaño conforman la capa cornea, cuya
dureza e impermeabilidad (responsables de casi toda la protección corporal
ofrecida por la piel), son una consecuencia tanto del grado de diferenciación
alcanzado por estas como, del nivel de integridad tisular que aquella posea.
La queratinización y la
barrerogénesis lipídica son los fundamentos de esta diferenciación, proceso
continuo y progresivo, experimentado por estas células a medida que ascienden y
consistente en:
1) Síntesis de un
conjunto de proteínas fibrosas de gran complejidad estructural y localización
intracelular llamadas queratinas, altamente resistentes a la tracción, presión y
digestión enzimática que, son parte constituyente de su citoesqueleto.
2)
La formación de una envoltura cornificada submembrana plasmática, mediante el
entramado enzimático de múltiples proteínas citoplasmáticas neoformadas.
3)
La elaboración de una estructura lipídica laminar de aspecto retiforme y
localización intercelular, a partir de lípidos hidrófobos contenidos en los ya
citados gránulos lamelares, la que por su permeabilidad hídrica selectiva recibe
el nombre de barrera epidérmica.
El mantenimiento de un nivel
de integridad tisular morfofuncionalmente óptimo en cambio (dada la contínua
descamación celular que como lógica adaptación evolutiva al perenne desgaste que
por el contacto con los agentes medioambientales esta capa cutánea experimenta),
solo es posible por la existencia de complejos mecanismos bioquímicos
dermoepidérmicos encargados de regular el reemplazo de estas células por otras
constantemente formadas en la capa basal, a través del control, tanto de la
velocidad y frecuencia de su reproducción, como del tiempo empleado por estas
para desplazarse a través de las diferentes capas inferiores y llegar a
ella.
CELULAS EPIDERMICAS NO QUERATINIZANTES.
Son elementos no epiteliales y
de origen extra epidérmico que, se encuentran localizadas entre los
queratinocitos dispuestos muy irregularmente en las diferentes capas de la
epidermis (constituyendo el 2% de la población celular de esta capa cutánea),
cumpliendo las funciones que le son especificas. Comprenden: Melanocitos,
células de Merkel y células Langerhans.
MELANOCITOS
Y MELANOGENESIS.
Son células dendríticas
originadas en la cresta neural que están localizadas en la capa basal,
intercaladas con las células epiteliales en proporción aproximada de 1 a 10 y
distribuidas irregularmente en toda la piel, con concentraciones regionales
mínimas y máximas, independientes del factor racial, cuya función primordial es
la síntesis de un pigmento llamado melanina, polímero indólico de elevado peso
molecular, de composición química y estructura física muy compleja que, posee
gran capacidad para absorber la energía radiante de la luz ultravioleta y cuyo
objetivo primordial es la protección cutánea frente a la deleterea acción de la
radiación lumínica ambiental.
Para tal fin, ellas sintetizan
una proteína enzimática llamada tirosinasa que, actuando sobre al aminoácido
tirosina lo convierte en melanina, tras una serie de pasos que tienen lugar en
el interior de estructuras intracelulares especializadas llamadas melanosomas y
de acuerdo al esquema siguiente:
Mientras esto ocurre, dichos
melanosomas van desplazándose por las dentritas de los melanocitos que las
contienen, para luego ser transferidas a un número determinado de células
epiteliales adyacentes y suprayacentes, dentro de las cuales estos sáculos
experimentarán la desintegración granular de su contenido o se agruparán en
conjuntos más o menos numerosos de tamaño variable denominados complejos
melanosómicos. Pero, independientemente de que adopten una u otra
disposición terminarán siempre localizándose en la porción apical de dichas
células en la capa basal y estratos más inferiores de la capa espinosa (de
acuerdo al grado de pigmentación de una piel determinada) adoptando la típica
disposición en capuchón supranuclear donde se comportará como una verdadera
pantalla ó filtro protector lumínico.
CELULAS DE
MERKEL.
De contorno irregular e
indentado, presentan un citoplasma con numerosos gránulos de centro denso, muy
ricos en substancias simil neurotrasmisores como encefalinas y neuropeptidos y
un núcleo convolucionado.
Son originarias de la cresta
neural y en la epidermis, se localizan entre los queratinocitos de la capa
basal, en muy cercana vecindad de un axon amielínico, alcanzando su mayor
densidad en la piel de labios, dedos, genitales y vaina radicular externa del
folículo piloso.
Detectan las deformaciones
espaciales que los queratinocitos vecinos experimentan y transmiten esta
apreciación al axon neuronal adyacente, por lo que se las considera un tipo de
mecanoreceptor.
CELULAS DE LANGERHANS
De forma dendítrica, núcleo
cerebriforme y abundante citoplasma que, contiene múltiples estructuras
granulares en forma de raqueta de tenis (llamados gránulos de Birbeck), estas
células procedentes de la médula ósea colonizan la piel (y otras áreas
extracutáneas) en etapa embrionaria, localizándose en las capas basal, espinosa
y granulosa de la epidermis, siendo estas dos últimas donde alcanzan su mayor
densidad.
Reconoce, fagocita, procesa y
presenta antígenos a los linfocitos T por lo que, se la considera una célula
efectora del sistema inmune.
DERMIS
Es una banda de tejido
conectivo laxo o denso según su profundidad, entre 15 a 40 veces más gruesa que
la epidermis y representante del 20% del peso corporal. Anatómicamente, se
divide en una porción superficial llamada papilar, localizada inmediatamente por
debajo de la epidermis y hacia la cual emite prolongaciones digitiformes
llamadas papilas que, se imbrican estrechamente con las crestas epiteliales
epidérmicas anteriormente citadas y una porción profunda limitante con el tejido
adiposo subcutáneo subyacente, llamada reticular.
Estructuralmete, al igual que
el resto de los tejidos conectivos corporales, la dermis presenta un componente
celular constituido por fibroblastos, dendrocitos, mastocitos e histiocitos y
una matriz intersticial conformada por proteínas fibrosas (colágeno –
elástica), glucoproteínas de adhesión (fibronectina – laminina) y un gel de
glucosaminoglicanos (ácido hialurónico, etc.) y proteoglicanos varios.
Cada línea celular cumple
funciones tisulares altamente específicas tales como; la secreción de factores
reguladores del crecimiento epidérmico y la síntesis y degradación de los
componentes fibrosos y amorfos de la matriz, durante la constante remodelación
dérmica por los fibroblastos. La fagocitosis de materiales extraños y el
reconociemiento, procesamiento y presentación de antígenos por los histiocitos y
dendrocitos ó, la síntesis y almacenamiento o, liberación inmediata de múltiples
factores mediadores de la inflamación, como la histamina y numerosas enzimas por
los mastocitos.
Del resto de sus componentes,
son las grandes moléculas conocidas como proteoglicanos y glucosaminoglicanos,
los que más se destacan, pues a más de interactuar con las fibras ya citadas
(por la elevada viscosidad que poseen) y constituir así un muy firme sustrato
celular, tisular y orgánico encargado de mantener en su sitio vasos sanguíneos,
nervios y demás anexos, son también capaces de funcionar como verdaderas
esponjas hídricas (su elevada capacidad de hidratación les permite fijar un
volumen de agua de hasta 100 veces el suyo), captando o liberando esta al
sistema, según sus requerimientos ó, comportarse como inductores de la
diferenciación celular, tanto de los elementos mesenquimáticos como epiteliales
adyacentes durante los múltiples eventos dinámicos (curación de heridas – ciclos
del pelo – etc.) que, constantemente se dan en la piel.
JUNTURA DERMOEPIDERMICA Y MEMBRANA BASAL
Con este nombre se conoce el
espacio anatómico localizado en la interfase tisular “epitelio-conectivo”, cuya
composición histoquímica y arquitectura histológica, lo capacita para
comportarse como una membrana basal y en el que, pueden observarse la existencia
de 4 zonas bien diferenciadas, conocidas como:
1. Porción
Intraepidérmica:
Constituida por la membrana plasmática del polo basal de los queratinocitos
basales y sus hemidesmosomas.
2. Lámina
Lúcida: Espacio
claro a la microscopia electrónica, en el que se localizan numerosas estructuras
filiformes dispuestas en haces y denominadas filamentos de anlaje.
3. Lámina
Densa: Constituida
por una red tridimensional de colágeno tipo IV, cuyos intersticios están
rellenos del glucosaminoglicano heparán sulfato y las glucoproteinas de
adhesión: laminina y fibronectina. En ella, se insertan por su extremo inferior
los ya citados filamentos de anlaje, unidos a su vez por su extremo superior a
los hemidermosomas .
4. Zona
Sublaminar o Reticular:
En la que abundan otras estructuras filamentosas dispuestas en haces, pero,
mucho mas largos y gruesos que los filamentos, llamadas fibrillas de anlaje,
numerosas fibras elásticas inmaduras y fibras de colágeno tipo III, unidas a
ellas.
Todos estos elementos,
constituyen así, una superestructura morfofuncional extraordinariamente
compleja, pero también enormemente eficiente para efectuar la fijación y
sustentación tisular de la epidermis suprayacente y comportarse como una barrera
impermeable o semipermeable para elementos moleculares y/o celulares según las
circunstancias imperantes.
GLANDULAS SUDORIPARAS Y SUDORACION
Son estructuras celulares
secretoras de forma tubular simple y de carácter exocrino, encargadas de formar
y emitir el sudor. Se clasifican en ecrinas y apocrinas en base a la forma de
secreción que realizan sus células constituyentes. Aunque comparten rasgos
constitutivos básicos tales como la presencia de un ovillo secretor y un
conducto excretor, muestran marcadas diferencias morfofuncionales ya que, el
elevado número (2 a 4 millones), la amplia distribución tegumentaria (toda la
piel corporal), su elevada densidad regional (600 a 900 por centímetro en
palmas, plantas, cuero cabelludo y axilas), su inervación simpática colinérgica
y la funcionalidad activa ya desde los primeros días de vida extrauterina en
las primeras, contrastan netamente con el escaso número, la distribución
localizada (región perianal, perigenital y axilar), la inervación simpática
adrenérgica y el funcionalismo activo solo al inicio de la pubertad de las
segundas y a la vez, son el origen de las diferencias cuanto cualitativas que
uno y otro tipo de sudor presenta.
Este, es una solución
hipotónica cuya formación se efectúa mediante secreción, difusión pasiva y
reabsorción activa de agua y electrolitos desde y hacia el plasma y luces
grandulares en sus ovillos y ductos respectivamente, cuya proporción de solutos
orgánicos constituyentes (úrea, lactato, amoniaco, aminoácidos varios, etc.),
varía más o menos ampliamente en relación a aquellos de carácter inorgánico (Na-cl-k-ca-mg).
Su cantidad, es muy variable pudiendo oscilar entre 1 litro por día y 3 a 4
litros por hora según las condiciones climáticas medio ambientales y las
necesidades térmicas corporales.
Su emisión hacia la superficie
cutánea, llamada sudoración, se efectúa como respuesta a estímulos nerviosos de
tipo autonómico y de naturaleza colinérgica y/o adrenérgica generados en el
hipotálamo, bien sea cuando la temperatura corporal rebasa el límite superior
tolerable fijado por este, fenómeno transitorio y de carácter difuso (sudor
térmico) o, bajo la influencia de estímulos síquicos a nivel conciente o
subconciente (sudor emotivo), siempre focalizando a determinadas áreas
corporales tales como palmas, plantas, axilas y frente fundamentalmente.
Aunque sus funciones son
múltiples, sin duda la más importante es la disipación del calor corporal, lo
cual resulta verdaderamente notable si consideramos que, por cada gramo de sudor
evaporado se pierden casi 600 calorías.
FOLICULOS PILOSOS Y PELO
Son los órganos encargados de
formar y contener el pelo. Se distribuyen por toda la superficie corporal
(exceptuando palmas, plantas) y su número total alcanza los 5 millones, de los
cuales 1 millón se localiza en la extremidad cefálica, y de ellos, solo 100 mil
están en el cuero cabelludo. En él, desemboca la glándula sebácea, constituyendo
un conjunto morfofuncional llamado unidad pilosebácea. De acuerdo al tipo de
pelo que alojen, el tamaño de la glándula sebácea acompañante y la longitud,
diámetro y tortuosidad del ducto, se dividen en: Vellosos, Sebáceos y
Terminales.
Ellos, están constituidos por:
1. Vaina
radicular externa:
invaginación epidérmica digitiforme hacia el conectivo subyacente que, envuelve
y limita el órgano.
2. Vaina
radicular interna;
Originaria de la matriz del pelo y conformada por 3 capas que, envuelven
completamente al bulbo y parcialmente al tallo de este.
3. Pelo:
Filamento de queratina dura, redondo u oval, grueso o delgado, discreta o
intensamente pigmentado (según la raza), compuesto de un tallo,
conformado por la cutícula, la corteza y la médula (cuya
presencia o ausencia, conjuntamente con el grosor y longitud condicionan la
denominación de pelos terminales o vellosos al filamento) y un bulbo que
aloja a la denominada matriz, zona muy rica en células madre epiteliales
que, experimentan un alto índice de mitosis durante las fases de actividad
folicular y responsable de su formación y crecimiento.
4.
Papila:
Protrución dérmica hacia el bulbo y la matriz muy vascularizada, con una alta
densidad de células mesenquimáticas y muy rica en proteoglicanos y
gluocosaminoglicanos en su intersticio, responsables de la viabilidad del
folículo, a través del control estimulante o supresor de la actividad mitótica
matricial.
5. Músculo
arrector: Fascículo
de músculo liso de inervación vegetativa simpática que, se inserta oblicuamente
en la pared folicular y que, mediante su contracción produce la erección del
pelo ante situaciones de alarma.
Estos órganos, tienen
actividad de tipo cíclico y periódico que, está constituida por fases o estadíos
de crecimiento y reposo (caída), conocidos como anagen, catagen y telogen
en los que, se encuentran (en un individuo anormal) el 85% a 90%, el 1% y el
10% de ellos respectivamente, cuya duración es muy variable según la zona,
siendo esta más prolongada en el cuero cabelludo, especialmente femenino, y de
menor duración en cara, tronco y extremidades.
FOLICULO PILOSEBACEO
GLANDULAS SEBACEAS Y SEBOGENESIS
Estas, son órganos de
secreción exócrina de tipo holocrino y de forma tubulo alveolar uni o multi
lobuladas, compuestas por uno o más ovillos secretores en donde se forma el
sebo, unidos a un conducto excretor, que, desemboca en el folículo piloso, por
el cual este es eliminado. Exceptuando las regiones palmoplantares, están
distribuidas en toda la superficie corporal, siendo más abundantes en la cara,
cuero cabelludo y líneas medias anterior y posterior del tórax, con densidades
de 600 a 900 por cm2 y más escasas en miembros, con densidades de 60 a 100 por
cm2.
Carecen de inervación y su
funcionamiento, está dirigido directa e indirectamente por hormonas tanto de
origen gonadal (andrógenos, estrógenos) como extragonadal (andrógenos
suprarrenales, prolactina, gonadotropinas, TSH, HSG, ACTH, etc.), quienes
estimulan o deprimen el continuo proceso de la formación de sebo. El cual, es
una mezcla compleja de múltiples lípidos tales como ácidos grasos,
triglicéridos, esteres de cera, esqualeno, colesterol y esteres de colesterol,
cuya función real en la superficie cutánea, a pesar de haberse propuesto varias
posibilidades, nos es desconocida hasta el momento.
LA
UÑA
Generalmente y de forma
errónea, se considera al término uña como un sinónimo de la lámina córnea
convexa que recubre la superficie dorsal de la falange distal de los dedos,
cuando esta, es en realidad sólo la placa ungueal (estructura constituida
de queratinas duras embebidas en una matiz amorfa de proteínas ricas en cisteína
y con alto contenido de azufre), uno más de los múltiples componentes de un
órgano que también comprende el fondo de una depresión cutánea llamada lecho
ungueal, superficie con una dermis muy ricamente vascularizada e
inervada que, sirve de base o sustento a la primera. Ambas estructuras, están
muy estrechamente unidas y limitadas en sus extremos por repliegues cutáneos
llamado pliegues ungueales proximal y laterales, (el primero de los
cuales proyecta su capa córnea sobre la placa para así formar la cutícula) y por
el Hiponiquio en el extremo distal.
El constante crecimiento
distal de la placa, alcanza de 1 a 3mm. al mes para las uñas, dedos de pies y
manos respectivamente y es una consecuencia de la incesante actividad mitótica
de las células epiteliales de un área localizada en el extremo proximal del
lecho y el fondo del pliegue proximal llamada matriz, por encima de la
cual, aparece en esta lámina córnea un área blanquecina y translucida en forma
de media luna conocida como lúnula.
VASCULARIZACIÓN CUTÁNEA
La vasculatura de la piel, se
dispone en forma de 2 plexos arteriovenosos horizontales denominados superficial
y profundo localizados entre la dermis papilar y reticular el primero y el
límite dermohipodérmico el segundo, e interconectados por vasos comunicante de
disposición vertical.
Las arteriolas terminales,
asas capilares papilares y venulas postcapilares, son componentes del plexo
superficial, todas las cuales (comparativamente), poseen luces estrechas y
paredes delgadas. Las arteriolas y venulas colectoras, son la característica del
plexo profundo y todas ellas presentan luces más amplias y paredes más gruesas
que los vasos del primero.
Además, existen estructuras
vasculares especializadas llamadas glomus, localizadas entre
arteriolas y venulas e inervados por la rama simpática del sistema nervioso
vegetativo, muy abundantes en zonas acráles (nariz, pabellón auricular, punta de
los dedos) que actúan como intercambiadores de flujo entre ambos plexos.
Puesto que la epidermis carece
de vascularización y el traspaso de gases y metabolitos en uno u otro sentido se
hace por medio de difusión, la existencia de un plexo vascular cutáneo con tan
peculiar arquitectura anatómica, extraordinario desarrollo, complicada
disposición y un volumen tal, que excede con largueza las necesidades del
órgano, parecería no tener sentido si no se considerara el papel que la
circulación sanguínea desempeña en la termorregulación, puesto que por su
intermedio, la sangre capta y traslada (por convección y conducción) el calor
producido en el núcleo corporal hasta la superficie cutánea, en la cual este se
disipa total o parcialmente (por intercambio térmico contra corriente, radiación
y evaporación), para lo cual, estas características morfológicas permiten que el
volumen y la velocidad de la sangre puedan cambiar drásticamente en estos
plexos, como consecuencia fundamentalmente de la acción de contracción o
dilatación que los puentes arteriovenosos y glomus efectúan, desviando así la
corriente en uno u otro sentido (evitando o no el lecho capilar) y facilitando o
dificultando la pérdida de calor por el organismo de acuerdo a sus necesidades y
al calentamiento general o zonal cutáneo, según las condiciones medioambientales
imperantes.
INERVACION CUTANEA
Los nervios de la piel se
originan en las ramas músculo cutáneas de los grandes troncos nerviosos
regionales craneales y raquídeos respectivos, los que, luego de atravesar el
tejido subcutáneo forman densos plexos horizontales en la dermis superficial y
profunda.
Ellos, son de tipo mixto y a
diferencia de los demás nervios de la economía, carecen de fibras motoras,
estando así constituidos tanto por fibras sensoriales somáticas mielinicas de
tipo A y amielinicas de tipo C, como por fibras autonómicas simpáticas pre y
post ganglionares de carácter adrenérgico o colenérgico, que van a inervar la
piel en forma segmentária, conformando así áreas de limites imprecisos llamadas
dermátomas en el primer caso o, en forma difusa la vasculatura cutánea y anexos
en el segundo.
Las fibras sensoriales
somáticas, terminan en estructuras tanto de tipo libre como corpuscular
especializadas en captar las diferentes sensaciones, siendo las terminaciones
peniciladas en la dermis papilar (receptoras del dolor, prurito, temperatura y
presión) y las terminaciones papilares en la porción superior del folículo
piloso (receptores de la sensación de frío), un buen ejemplo de estos, así como
los corpúsculos de Meissner en la papilas dérmicas de la piel palmoplantar y
pulpejos de los dedos (receptores del tacto) o, los de Paccini en el limite
dermoepodérmico de la piel que recubre zonas corporales que soportan peso
(receptores de la vibración) lo son de aquellos, mientras que, las fibras
autonómicas finalizan su recorrido como terminaciones nerviosas especificas o
emiten durante este, varicosidades axonales las que, en ambos casos están
situadas en la inmediata vecindad de las células efectoras de los órganos blanco
ya citados, en donde son responsables de provocar tanto la contracción y
dilatación vascular como la sudoración y la piloerección.
EMBRIOGENESIS
Habiendo transcurrido ya, 3
semanas desde el inicio de su vida intrauterina, el embrión aún carece de piel,
estando por ello revestido externamente sólo por una delgada capa de células
ectodérmicas. Siendo a partir de aquí y hasta 1 semana después, el tiempo en el
cual esta, dará origen a otra capa de células aplanadas y de mayor tamaño,
conocida como peridermo, por debajo de la cual y otra semana mas tarde,
aparece una nueva hilera de células cuboidales y de aspecto epitelial llamada
capa germinativa, la cual, conjuntamente con la anterior constituyen una
incipiente epidermis bilaminar. Concomitantemente, el mesodermo
subyacente se organiza en somitas y la porción dermatomérica de
cada uno de ellos se transforma en el mesenquima que origina el tejido
conectivo corporal y cuyas células al migrar bajo la incipiente epidermis,
conforman una dermis primitiva muy rica en células y matriz
intersticial amorfa pero, carente de componente fibrilar alguno. La cual en las
siguientes semanas iniciara un proceso de fibrogénesis activa (síntesis de
colágeno y elástica) y reordenamiento celular progresivo y constante.
Luego del arribo a la
epidermis de los melanoblastos procedentes de la cresta neural ente la quinta
y sexta semanas, aparece en ella (entre las ya citadas capas) grupos de
células poligonales muy ricas en glucógeno que, constituirán un estrato
intermedio y entre la octava y duodécima semanas, mientras se
presentan los primeros gérmenes epiteliales primitivos (origen de
folículos pilosos, glándulas sebáceas y sudoríparas apocrinas), se evidencian
los lechos ungueales y comienzan a formarse redes vasculares (dispuestas en un
solo plexo horizontal en el futuro limite dermo hipodérmico), la epidermis
termina su estratificación.
Mas adelante, entre la
decimotercera y decimoséptima semanas, glándulas sebáceas que han terminado
su formación emiten secreción sebácea, la matriz ungueal se ha desarrollado y en
las palmas y plantas aparecen esbozos de las glándulas sudoríparas ecrinas,
mientras que, los primeros pelos en forma de lánugo emergen en mentón, labio
superior y cejas. Para entonces, la queratinización epidérmica se ha iniciado en
cabeza y regiones palmoplantares, la que, al continuar y extenderse, provocará
el desprendimiento y desaparición del peridermo hacia las 22 semanas.
La formación de fibras
elásticas, al contrario que la de colágeno que es un evento precoz (entre la
cuarta y octava semana), resulta bastante tardía, puesto que, solo se pone
en evidencia a partir de las 24 semanas, continuando aún después del
nacimiento y durante los primeros años de la vida.
Finalmente, durante el ultimo
trimestre y terminada ya su organogénesis activa, el aumento de tamaño y
volumen, así como la terminación estructural y el afinamiento funcional, son los
hechos fundamentales en la formación de la piel, que se ven mejor ejemplificados
tanto en la aparición de crestas epidérmicas y papilas dérmicas en la juntura y
la formación de asas capilares papilares en el plexo vascular superficial, como
el marcado engrosamiento de la capa cornea epidérmica, el aumento de grosor
dérmico y la acumulación de grasa en la hipodermis, poco tiempo antes del
nacimiento.
BIBLIOGRAFÍA
1. Dermatología
en Medicina General. Fitzpatrick y Col. 5ta Edición Editorial Médica
Panamericana Buenos Aires –Argentina.
2. Histoligic
Diagnosis of Infliamatory Skin Diseases Ackerman B. 1st Edition LeaFebiger New
York – USA.
3.
Dermatología Gómez
Orbaneja J. Aguilar S.A. de Ediciones Madrid – España.
4.
Tratado de Histología
Ham A. 7ma Edición Editorial Interamericana México D.F. México.
5.
Embriología Médica
Lagman J. 2da Edición Editorial Interamericana México D.F. –México.
6.
Histology
of The Skin Lever W.F. 6th Edition J.B. Lippincot Company Philadelphia – USA.
7.
Manual de Dermatología y
Venereología Ollague W. 6ta Edición Editorial Alpha Guayaquil – Ecuador.
8.
A Guide to
Dermatohistopatology Pinkus H. - Meheregan A. 3rd Edition Appletown Century –
Crofts New York – USA.
9.
Patología Estructural y
Funcional Robbins H. 6ta Edición M.C. - Grau - Hill – Interamericana México D.F.
– México.
10.
Textbook of
Dermatology Rook A. 5th Edition Blackwell - S.C Scientific Plublications. London
- U.K.
11. Diseases
of The Hair and Scalp Rook A. Blackwell - S.C Scientific Plublications London -
U.K.
12.
The Nail in
Health and Diseases Zaias N. M.P.T. Press Limited London - U.K.
13. Tratado
de Fisiología Médica Guyton A. 9na Edición M.C. - Grau - Hill – Interamericana
México D.F. – México.
|